Kinderkliniken vernünftig finanzieren
Die DGKJ zur Lage der stationären Kinder- und Jugendmedizin
Die Deutsche Gesellschaft für Kinder- und Jugendmedizin (DGKJ) setzt sich für die bestmögliche gesundheitliche Versorgung von Kindern und Jugendlichen ein. Ihr gehören 20.000 Kinder- und Jugendärztinnen und -ärzte an. Die DGKJ vertritt die Pädiatrie in Fachkreisen, in der Politik und in der Öffentlichkeit.
Hier bezieht die DGKJ Stellung zu den Folgen des immens gestiegenen ökonomischen Drucks auf die stationäre Versorgung.
Stimmt es, dass immer mehr Kinderkliniken schließen?
Zwischen 1991 und 2022 ist die Bettenzahl in der Pädiatrie um ein Drittel gesunken.[1] Das bedeutet nicht nur Bettenreduktion auf einzelnen Stationen, sondern auch Schließung von ganzen Kliniken bzw. Abteilungen. Dabei ist der Bedarf keineswegs zurückgegangen, im Gegenteil: Im gleichen Zeitraum stiegen die Fallzahlen von durchschnittlich 900.000 behandelten Kindern und Jugendlichen im Jahr auf mehr als 1 Million.1,[2] Zudem steigen die Geburtenzahlen seit Jahren wieder an. Die Folgen: Verschieben von Behandlungen, Verweis/Verlegung von kranken Kindern in andere Häuser mit entsprechendem logistischen Aufwand und wohnortferner Betreuung, Arbeitsverdichtung in den Kliniken mit weniger Zeit für kranke Kinder und ihre Familien, Unattraktivität des Arbeitsplatzes mit daraus folgender Personalabwanderung.
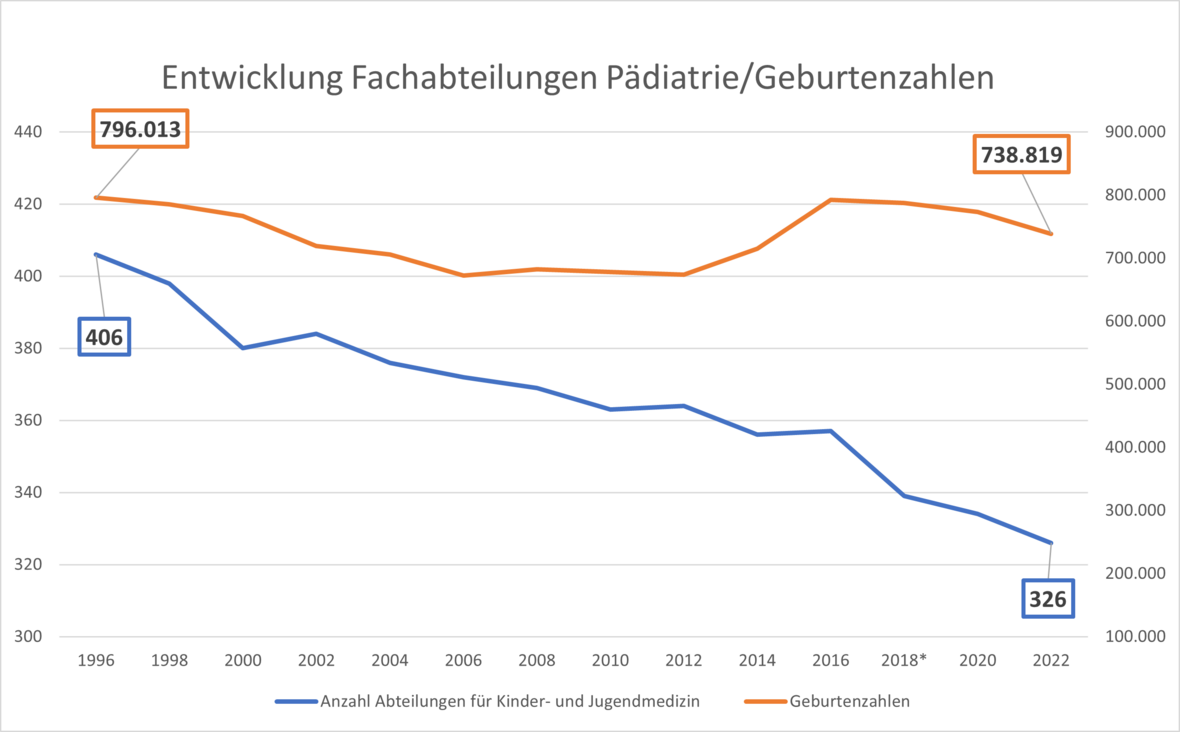
Abb. 1. Entwicklung der Kliniken/Abteilungen für Kinder- und Jugendmedizin und der Geburtenzahlen
Quelle: Statistisches Bundesamt, Fachserie 12, Reihe 6.1.1.
Ließ sich diese Problemlage denn gar nicht absehen, gab es keine Bedarfsplanung?
Die Landeskrankenhausplanung ist Sache der Bundesländer und definiert die Zahlen zu sog. Planbetten, die jedoch an der Versorgungsrealität vorbeilaufen. Diese Zahlen lassen außer Acht, wie viele/ wie wenige Betten tatsächlich betreibbar sind, also zur Versorgung bereit stehen – d.h., wenn ausreichend Ausstattung und Personal verfügbar sind. Eine durchdachte, teils auch länderübergreifende Planung von Klinik-/Bettenkapazitäten, die bedarfsorientiert ist und die unterschiedlichen Qualifikationen und Kompetenzen einzelner Kliniken/Fachabteilungen berücksichtigt, gibt es in Deutschland nicht. Meist handelt sich um eine Fortschreibung der Ist-Situation, bei der lokale Gegebenheiten beibehalten werden, eine Sortierung nach o. g. Kriterien ausbleibt und allenfalls überschaubare Änderungen akzeptiert werden.
In Kinder- und Jugendkliniken kommt es zu enormen Belegungsschwankungen z.B. durch Infektionswellen, und durchweg muss die Ausstattung für den Notfall vorgehalten werden, denn anders als in der Erwachsenenmedizin gibt es hier deutlich weniger geplante und planbare Krankenhausaufenthalte.
Um wirtschaftlich arbeiten zu können, müssen Kinderkliniken mit einer ökonomisch gerade noch leistbaren Personalstruktur arbeiten, was sich nicht am Bedarf der Kinder orientiert. In der Konsequenz heißt das, dass in belegungsschwachen Zeiten die Klinik nicht wirtschaftlich arbeiten kann und Schließung droht, in belegungsstarken Zeiten das Personal nicht ausreicht, um alle zu behandeln. Die Patienten müssen dann abgewiesen oder verlegt werden.
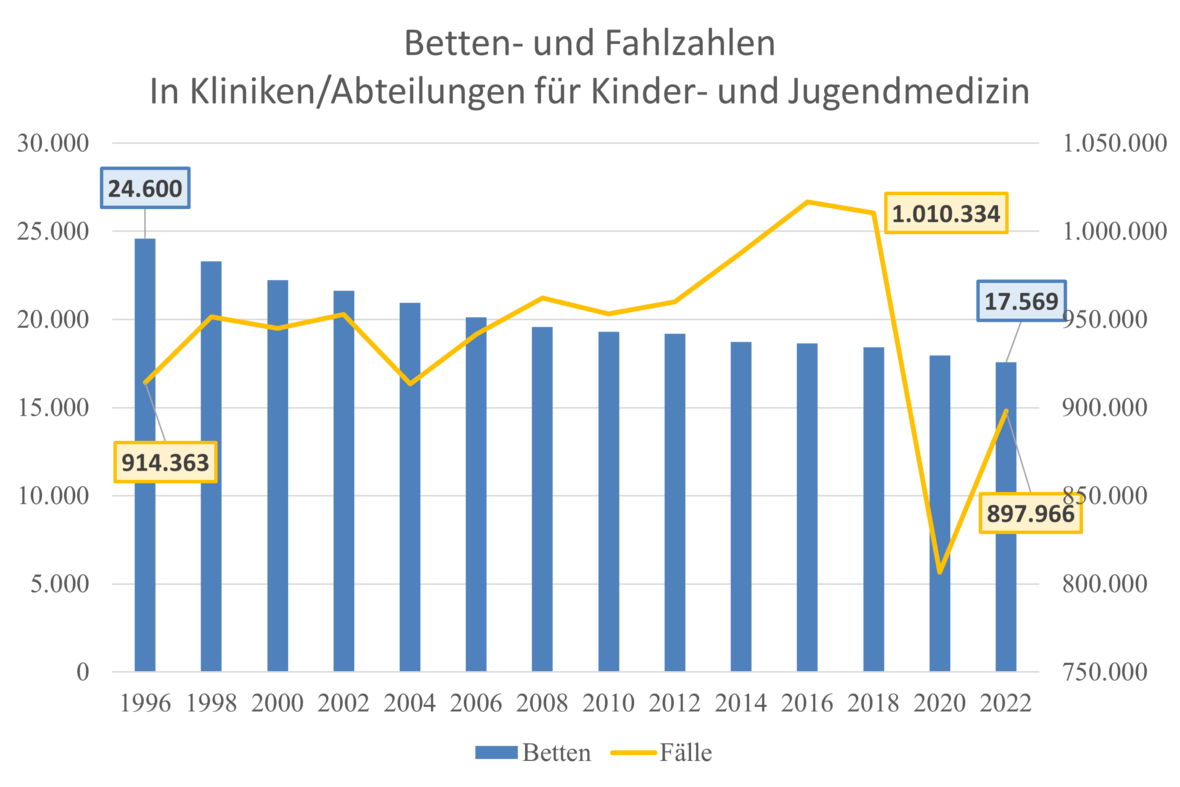
Abb. 1. Entwicklung Entwicklung von stationären Fällen und Betten in Kliniken/Abteilungen für Kinder- und Jugendmedizin
Quelle: Statistisches Bundesamt, Fachserie 12, Reihe 6.1.1.
Die stationäre Kinder- und Jugendmedizin scheint dauerhaft defizitär. Warum?
Kliniken in Deutschland werden dual finanziert. Die Betriebskosten werden über das Fallpauschalen-System von den Krankenkassen getragen, die Investitionskostenerstattung ist Aufgabe der Bundesländer. Das Konzept geht von einer auskömmlichen Investitionsförderung durch die Länder aus. Tatsächlich aber werden Investitionsvorhaben trotz des Rechtsanspruches der Krankenhäuser nur unzureichend durch die Bundesländer finanziert [2].
Während der Anteil der Länderinvestitionen 1991 noch 9% der Krankenhauskosten betrug, sank er bis 2015 auf etwas über 3% ab [3]. Das RWI – Leibniz-Institut für Wirtschaftsforschung schätzte 2017 den jährlichen Bedarf auf ca. 5,4 Mrd. € allein für den Erhalt der bestehenden Krankenhausbausubstanz [1]. Im Jahr 2017 stellten die Länder nominal 2,76 Mrd. € an Fördermitteln zur Verfügung. Im Jahr 2019 lag schon allein der geschätzte bestandserhaltende Investitionsbedarf bei 6,7 Mrd. €. Unberücksichtigt war dabei der jährliche Investitionsbedarf für Universitätsklinika (Lehre und Forschung) sowie Ausbildungsstätten. Stellt man dem ermittelten Investitionsbedarf für 2018 (6,4 Mrd.€) die tatsächlich geleisteten Förderungen im Jahr 2019 gegenüber, ergibt sich eine Differenz von über 50%. Bei den aufgerufenen Zahlen handelt es sich eben nicht – wie oft seitens der Vertretungen der Bundesländer zu hören ist – um ein „Wunschkonzert“ der Krankenhausleitungen: Seit Jahrzehnten wird den Krankenhäusern nur knapp die Hälfte der benötigten Mittel zugeführt. Die Folge ist, dass Krankenhäuser DRG-Betriebserlöse für Investitionsmaßnahmen verwenden müssen.
Welche Rolle haben die Fallpauschalen in der Pädiatrie? Die Betriebskosten-Finanzierung durch das Fallpauschalensystem kann die Leistungen der Pädiatrie nicht angemessen auffangen. Grund ist die Komplexität der Medizin im Kindes- und Jugendalter, es ist der gesamte Bereich der Medizin im ‚Kleinen‘. Von insgesamt 1.318 Fallpauschalen (Diagnosis Related Groups, „DRGs“) fallen für die Kinder- und Jugendmedizin ca. 500 regelmäßig an, in einer Klinik für Erwachsenenmedizin sind es nur um die 200. Für eine solche z. T. hochkomplexe Versorgung braucht es Spezialist/-innen und eine hochspezialisierte Ausstattung, die vorgehalten werden muss, auch wenn sie nicht immer eingesetzt wird. Daher haben Kinderkliniken mit einem solchen Profil auch höhere Fixkosten. Da aber nur der behandelte Fall finanziert wird, ist die Bereithaltung dieser Leistungen nicht gedeckt. Zusätzlich erfordert die hohe Notfallquote in der Kinder- und Jugendmedizin (ca. 80 % der stationären Aufnahmen) ebenfalls eine aufwändige Bereitschaft von Struktur, Ausstattung, Personal. Diese Vorhaltekosten sind im Fallpauschalensystem per Definition nicht abgebildet. Dazu kommt, dass das Fallpauschalensystem einen Durchschnittswert der Kosten für eine Fallkategorie abbildet: Häuser der Maximalversorgung mit den genannten höheren Fixkosten erhalten daher trotzdem keinen höheren Fallwert. Sie versorgen zudem die komplexeren Kranken (auch im Rahmen einer Fallkategorie). Dies führt - trotz langjähriger Bemühungen, das DRG-System anzupassen - insbesondere im Bereich der komplex und chronisch kranken Kinder (Stichwort Extremkostenfälle) nachgewiesenermaßen zur Unterfinanzierung. Denn die Versorgung von Kindern ist immer zeitlich aufwändiger und personalintensiver.
Betrifft die Diskrepanz von DRG-System und Leistungserbringung alle Bereiche der stationären Versorgung?
Nicht unbedingt. Voraussetzung ist allerdings eine „Vollbelegung“. Ansonsten sind nahezu alle Bereiche betroffen. Wenn die Fallzahlen bei hohem Vorhaltebedarf nicht erreicht werden, wird es überall schwierig.
Welche Folgen befürchtet die DGKJ?
Schon jetzt sind die flächendeckende Versorgung und die „Zugangsgerechtigkeit“ in Frage gestellt. Immer häufiger wird es zu Versorgungsengpässen und daraus folgenden Aufnahmesperren kommen. Unter dem hohen Druck wird dann ggf. auch auf nichtpädiatrische Versorgung ausgewichen. Kinder mit seltenen Erkrankungen müssen wahrscheinlich belastend weite Wege zum Versorgungszentrum auf sich nehmen, und für manch akut erkranktes Kind wird lange nach einem freien Bett gesucht werden. Für das Klinikpersonal wird dies weitere Arbeitsverdichtung sowie fachliche und moralische Konflikte bei der Verwaltung des Mangels und auch Zweifel am Beruf nach sich ziehen.
Welche Wege weisen raus aus dem Dilemma?
Nicht die Medizin muss sich dem System anpassen, sondern das System muss lernen, wie kranke Kinder auch weiterhin von einer hervorragenden Versorgung aufgefangen werden können – eine dringend notwendige und überaus sinnvolle Investition. Krankenhäuser müssen wirtschaftlich arbeiten. Renditeorientierte Finanzierungsmodelle im Krankenhauswesen sind allerdings definitiv der falsche Ansatz und müssen überwunden werden.
Was muss konkret geschehen – wer muss was tun?
Der Bund ist gefragt bei der Anpassung des Fallpauschalensystems! Konkret: Die beschriebenen hohen Vorhaltekosten können über eine Zusatzfinanzierung (Kinderzuschlag als zusätzlicher Sicherstellungszuschlag) aufgefangen werden. Auch die Versorgung von komplex und chronisch kranken Kindern (z. T. Extremkostenfälle) müssen als Besonderheit anerkannt werden. Die Kinder- und Jugendmedizin könnte so eine faire Position im DRG-System einnehmen und das Fallpauschalensystem beibehalten.
Zu diesem Komplex zählt beispielsweise auch, wie die kontinuierlich kürzer werdende Verweildauer auf Station – innerhalb der letzten 30 Jahre von ca. 9 auf unter 5 Tage - bewertet wird: Die frühe und dann selbstverständlich medizinisch zweifelsfrei verantwortete Entlassung freut zwar Kind und Eltern, führt aber regelhaft zur Unterschreitung der unteren Grenzverweildauer mit Abschlägen bei den Erlösen oder sogar kritischen Fragen seitens der Krankenkassen, ob der Fall dann nicht auch ambulant hätte behandelt werden können. Es braucht daher bessere Rahmenbedingungen für Kurzlieger und auch für teilstationäre und ambulante Angebote, damit dieser Bereich ausgebaut werden kann.
Ebenfalls muss vom Bund eine bessere Verzahnung stationärer und ambulanter Leistungen im Sinne einer sektorenübergreifenden Versorgung gefördert werden. Die Kinder- und Jugendmedizin hat sich in den letzten Jahrzehnten ähnlich spezialisiert wie die Erwachsenenfächer. Aber anders als bei den Erwachsenen arbeiten Spezialist/-innen der Pädiatrie meist nicht in Praxen, sondern als Angestellte großer Kliniken, wo sie auch ambulante Leistungen anbieten. Sie sind aber in den ambulanten Leistungsangeboten begrenzt, persönliche Ermächtigungen werden z. B. durch die Zulassungsausschüsse der Kassenärztlichen Vereinigungen grundsätzlich auf zwei Jahre beschränkt. Ähnlich wie die bereits im SGB V definierten geriatrischen oder psychiatrischen Institutsambulanzen (GIA, PIA) braucht auch die Kinder- und Jugendmedizin pädiatrische Institutsambulanzen mit Bestandssicherung und zusätzlich flächendeckend Tageskliniken, um aufwändige diagnostische oder therapeutische Verfahren kostendeckend anbieten zu können. Das muss im SGB V verankert werden. Als Beispiel sei hier die MRT-Diagnostik beim Kleinkind genannt: Die Untersuchung muss in Sedierung oder Narkose durchgeführt werden, was ein/e niedergelassene/r Radiologin/e in der Regel nicht anbietet. Hier wird eine Klinik gebraucht, deren Erlös im ambulanten oder auch im stationären Setting die Kosten für diese komplexe Leistung nicht abdeckt: Im jetzigen System zahlt die Klinik bei jedem MRT drauf.
Gut gemeinte Reformen und Gesetze für das Gesundheitswesen müssen den besonderen Bedarf von Kindern und Jugendlichen berücksichtigen. Die angekündigte Krankenhausreform kann für Kliniken für Kinder- und Jugendmedizin nur sinnvoll sein, wenn das DRG-System im Sinne der Modelle der 1. Stellungnahme der Regierungskommission zur Reform der Krankenhausfinanzierung entsprechend weiterentwickelt wird. Der ökonomische Druck auf die pädiatrischen Abteilungen soll kurzfristig reduziert werden und eine flächendeckende, qualitativ hochwertige und wohnortnahe Versorgung sichergestellt werden. In ihrer 3. und aktuellen Stellungnahme legte die Kommission erste Eckpunkte zur Reform der Krankenhausvergütung vor: Aus dem darin empfohlenen einzurichtenden Sonderfonds soll ein Aufschlag von bis zu 20 % für die Versorgung von Kindern und Jugendlichen in der Pädiatrie und der Kinderchirurgie berechnet werden. Diese Empfehlung begrüßt und unterstützt die DGKJ. Allerdings ist zur Stabilisierung der Versorgungssituation in der Kinder- und Jugendmedizin ein Aufschlag von mindestens 20 % notwendig. Ein geringerer Aufschlag würde nicht ausreichen, um die Versorgung auskömmlich und langfristig zu finanzieren. Bis diese angekündigte Reform umgesetzt werden und wirken kann, vergehen noch Jahre.
Wie wird sich die im Dezember 2022 beschlossene Finanzspritze bemerkbar machen?
Mit dem Krankenhauspflegentlastungsgesetz (KHPflEG) von Dezember 2022 sollen für 2023 und 2024 kurzfristig bereitgestellte finanzielle Mittel zur Besserung beitragen. Die beschlossenen zusätzlichen 600 Mio. Euro für die nächsten zwei Jahre sind zwar ein deutliches und wichtiges Signal und eine Unterstützung für die Versorgung von Kindern und Jugendlichen. Diese Förderung wird allerdings keinen länger anhaltenden Effekt haben. Der Beschluss zeigt aber einen tatsächlichen Wandel in der politischen Wahrnehmung: Es stellt sich nicht mehr die Frage, ob das Problem tatsächlich existiert - die Diskussion dreht sich jetzt um mögliche und sinnvolle Lösungen. ABER: eine zielgerichtete zusätzliche Finanzierung von Kliniken und Abteilungen für Kinder- und Jugendmedizin wäre deutlich effektiver gewesen. Denn nur in Fachabteilungen und Kliniken für Kinder- und Jugendmedizin ist der Vorhaltekostenanteil im Vergleich zu allen anderen Kliniken unverhältnismäßig hoch. Nur dort ist die Finanzierungslücke evident und dort sollte prioritär unterstützt werden. Aufgrund der im KHPflEG formulierten Regelung erhalten aber auch diejenigen Fachabteilungen zusätzliche Mittel, die zwar Kinder behandeln, die aber die besonderen pädiatrischen kostenintensiven Strukturen gar nicht vorhalten. Es ist davon auszugehen, dass zwischen 25 und 30 % der zusätzlichen Finanzsumme nicht in den Kinderkliniken ankommen. Zudem wird nur die Behandlung von Kindern im Alter von über 28 Tagen bis 16 Jahren gefördert, d.h. kranke Neugeborene und auch Jugendliche profitieren davon nicht.
Welche Maßnahmen können die Bundesländer ergreifen?
Auf Länderebene liegt das Problem der Investitionsfinanzierung: Seit Jahren ist bekannt, dass das Niveau der Krankenhausinvestitionen in fast allen Bundesländern auf eine kaum noch wahrnehmbare Investitionsquote von unter drei Prozent abgesenkt worden ist (s.o). Dies hat negative Auswirkungen auf alle anderen Bereiche des Krankenhauses. Notwendige Investitionen müssen aus dem Gesamtbudget entnommen werden. Der variabelste Anteil des Gesamtbudgets sind die Personalkosten, die in einer Kinder- und Jugendklinik ca. 80 % ausmachen. In Erwachsenenkliniken liegt dieser Anteil bei 60 %, daher trifft die unzureichende Investitionsfinanzierung Kliniken für Kinder- und Jugendmedizin besonders.[4] Nur durch die Zusammenarbeit von Bund und Ländern können die starke Ökonomisierung der medizinischen Versorgung unserer Jüngsten und die prekäre Situation in Kliniken für Kinder- und Jugendmedizin langfristig verbessert werden.
Ebenfalls Sache der Bundesländer ist die Strukturierung der Pflegeausbildung. Gute Strukturqualität bedeutet immer auch eine qualitative und quantitative Personalausstattung. Dies ist insbesondere in der Kinderkrankenpflege dringend nötig. Denn im Zuge der Einführung der generalistischen Pflegeausbildung haben zahlreiche Pflegeschulen bundesweit den Ausbildungsweg in der Gesundheits- und Kinderkrankenpflege gänzlich vom Stundenplan gestrichen. Hier besteht dringend Handlungsbedarf – es muss mehr Personal in der Gesundheits- und Kinderkrankenpflege aufgebaut und ausgebildet werden. Bisher aber zeigt sich, dass zahlreiche Schulen nicht einmal mehr die Option der Kinderkrankenpflege anbieten.
[1] Quelle: Statistisches Bundesamt, Fachserie 12, Reihe 6.1.1
[2] wie Anm. 1. Zur Gesamtthematik: Weyersberg / Toth / Woopen: Dtsch Ärztebl 2018; 115 (9): A 382-6
[3] Vgl. Abb. 1
[4] Vgl. Verband der Krankenhausdirektoren Deutschlands, Pressemitteilung vom 5.9.2019: „Das medizinisch Notwendige muss immer im Vordergrund stehen“, https://www.vkd-online.de/wp-content/uploads/2021/07/2019_PM-20-Stern-Reportage.pdf
Literatur:
1. Augurzky B, Beivers A, Emde A, Halbe B, Pilny A, Straub N, Wuckel C (2017) Stand und Weiterentwicklung der Investitionsförderung im Krankenhausbereich. Endbericht, Gutachten. Bundesministeriumfür Gesundheit, Essen, S. 35.
2. Deutsche Krankenhausgesellschaft Bestandsaufnahme zur Krankenhausplanung und Investitionfinanzierung in den Bundesländern, Stand: Dezember 2019. https://www.dkgev.de. Zugegriffen: 26.Dez. 2020.
3. Klauber J, Geraedts M, Friedrich J, Wasem J (2018) Krankenhausreport 2018. https://www.wido.de/fileadmin/Dateien/Dokumente/Publikationen_ Produkte/Buchreihen/Krankenhausreport/2018/ Kapitel%20mit%20Deckblatt/wido_khr2018_ gesamt.pdf. Zugegriffen: 26. Dez. 2020.
4. Verband der Krankenhausdirektoren Deutschlands, Pressemitteilung vom 5.9.2019: „Das medizinisch Notwendige muss immer im Vordergrund stehen“, https://www.vkd-online.de/wp-content/uploads/2021/07/2019_PM-20-Stern-Reportage.pdf. Zugegriffen: 27. Jan. 2023.
5. Weyersberg A, Roth W, Köstler U et al (2019) Pädiatrie – Gefangen zwischen Ethik und Ökonomie. Dtsch Arztbl 116(37):A 1586–A 1591.
Dieser Beitrag wurde am 27.01.2023 aktualisiert und ersetzt die vorangegangene Version aus dem Jahr 2019.
weitere Beiträge zum Thema:
DGKJ zur 6. Stellungnahme der Regierungskommission
Position der DGKJ zum Eckpunktepapier Krankenhausreform
